Feto pode ter anemia. Existem vária condições para que isso aconteça: destruição dos glóbulos vermelhos por anticorpos anti-Rh produzidos pela mãe, hemorragia feto materna pela placenta, infecções e algumas doenças genéticas.
A anemia hemolítica é um processo pelo qual os glóbulos vermelhos são destruídos. O tipo de anemia hemolítica depende da forma como os glóbulos vermelhos são destruídos. Existem tratamentos variados para cada tipo de anemia hemolítica. Algumas anemias hemolíticas são rápidas e ameaçam a vida fetal, enquanto outras são mais lentas e podem levar à problemas crônicos.
A gravidade da anemia hemolítica depende da rapidez com que as células estão sendo destruídas e da rapidez com que a medula óssea repõe os glóbulos vermelhos.
Nossa equipe de Medicina fetal do IMMF pode ajudá-lo nesse diagnóstico e fazer o tratamento adequado, até transfusão de sangue para o bebê ainda dentro do útero.
TIU – Transfusão Intra-Uterina
Você sabia que o feto também pode ter anemia?
Existem várias condições para que isso aconteça:
- Destruição dos glóbulos vermelhos por anticorpos anti-Rh produzidos pela mãe;
- Hemorragia feto materna pela placenta;
- Infecções;
- Algumas doenças genéticas.
A anemia hemolítica é um processo pelo qual os glóbulos vermelhos são destruídos. A forma como os glóbulos vermelhos são destruídos, podem definir o tipo da anemia, e assim determinar o tratamento adequado para cada uma delas. Algumas anemias hemolíticas têm o processo rápido, ameaçando a vida fetal, enquanto outras são mais lentas, podendo levar à problemas crônicos.
A gravidade da anemia hemolítica depende da rapidez com que as células estão sendo destruídas e da capacidade da medula óssea fetal em repor esses glóbulos vermelhos.
A Transfusão Intra-Uterina (TIU) é um dos tratamentos utilizados nos casos de anemia hemolítica fetal.
Nossa equipe de Medicina Fetal está preparada para ajudá-los nesse diagnóstico, oferecendo o diagnóstico e tratamento adequado para o seu caso, quando necessário fazemos a transfusão de sangue para o bebê, com toda segurança, ainda dentro do útero.
| Relevância dos anticorpos antieritrocitário atípicos associados com comprometimento fetal e do recém nascido | |
| ABO | Leve / Moderada |
| H (Bombay) | Leve / Grave |
| D (Rh) | Leve / Grave** |
| c (Rh) | Leve / Grave** |
| E (Rh) | Leve / Grave** |
| Rh outros | Leve / Grave |
| E (Rh) | Leve / Grave |
| Kell | Leve / Grave** |
| Kidd | Leve |
| Duffy | Leve |
| M | Leve |
| N | Nenhuma |
| S | Leve / Grave |
| s | Leve / Grave |
| U | Grave |
| PP1Pᵏ | Leve / Grave* |
| Vel | Leve / Grave |
| Lutheran | Leve |
| Diego | Leve / Grave |
| Colton | Leve / Grave |
| Dombrack | Leve |
| LW | Leve |
| Yta | Nenhuma |
| Ch/Rg | Nenhuma |
| JMH | Nenhuma |
| P1 | Nenhuma |
| LeA | Nenhuma |
| Leb | Nenhuma |
| I | Nenhuma |
| Knops | Nenhuma |
| Xga | Nenhuma |
Associado a abortamento recorrente* Casos mais graves**
Fonte Castilho at all 2016
O antígeno D do sistema Rh, é o mais prevalente chegando a 85% e causam a maioria dos casos graves de anemia fetal. O antígeno RhD foi demonstrado em células fetais em 30 a 40 dias após a concepção, teoricamente a sensibilização pode ocorrer desde o início da gestação.
Outros antígenos eritrocitários, não “D”, do sistema Rh é incomum sendo responsável por 0,1 à 0,3% das gestantes. Mesmo assim alguns deles desenvolver quadros muito graves, até o óbito fetal: anti-cE, anti-Kell e casos com associação com anti-D.
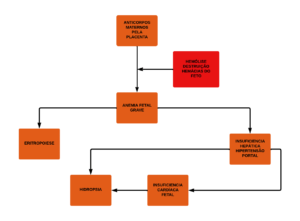
A gestante imunizada produz anticorpos IgG que passa pela placenta aderindo às hemácias do feto RhD+ que acabam sendo reconhecidos por macrófagos fetais levando a hemólise, destruição extravascular dos glóbulos vermelhos do feto, no baço fetal. Dependendo das células susceptíveis no feto pode levar a: anemia, lecucopenia ou trombocitopenia.
A passagem dos anticorpos podem podem levar hidropsia, insuficiência cardíaca devido a anemia e hipervolemia, hipertensão venosa portal e umbilical, hipoproteinemia fetal e placenta edematosa, ascite e derreme pleural.
(gráfico 66.2 página 491)
Diagnóstico de gestantes sensibilizadas ou aloimunizadas:
1 testagem sanguinea materna Rh
2 pesquisa de anticorpos irregulares
3 teste indireto da antiglobulina (teste de Coombs indireto)
O ideal seria rastrear todas as gestantes mesmo as que são Rh positivas, pois alguns anticorpos irregulares de outros sistemas que não “D”, podem estar presentes e comprometer o feto.
Seguimento pré-natal, parto e pós-parto:
- Anticorpos negativos, repetir no final da gestação, se negativo fazer profilaxia.
- Para gestantes Rh D negativo e coombs negativo, profilaxia com imunoglobulina anti-D 300 mcg capaz de “neutralizar” até 15ml de sangue fetal.
- Se a suspeita de sangue fetal for superior a 15ml ou gestante com volume sanguíneo superior a 5000ml e obesidade materna: aumentar a dose de imunoglobulina.
- Seis meses depois do parto, repetir a pesquisa de anti-D para verificar se a profilaxia foi eficiente.
- Profilaxia com imunoglobulina
- Tipagem RhD fetal no sangue materno pela técnica de PCR, quando o pai for RhD positivo visto que 55% dos pais são heterozigotos (Dd) e o feto pode ser negativo, dispensando profilaxia desnecessária.